【臨床検査と中央検査部】
臨床検査とは、血液や尿、組織など患者さんから得られる材料を用いて検査する検体検査と心電図や超音波検査・呼吸機能検査など患者さんの状態を直接捉らえる生理検査があります。臨床検査は病気の診断・治療・早期発見や予防になくてはならない手段です。
中央検査部では、「迅速・正確で質の高いデータを提供する」を基本理念として法人職員19名とブランチ職員7名が協力し業務を行っています。また、法人職員による24時間体制での緊急検査にも対応しています。
検査室は1階(採血・検体検査・輸血検査・病理検査)と2階(生理検査)にあります。
中央検査部では、「迅速・正確で質の高いデータを提供する」を基本理念として法人職員19名とブランチ職員7名が協力し業務を行っています。また、法人職員による24時間体制での緊急検査にも対応しています。
検査室は1階(採血・検体検査・輸血検査・病理検査)と2階(生理検査)にあります。
【主な取得認定資格】
認定超音波検査士(循環器5名、消化器3名、体表臓器4名)
認定輸血検査技師1名
認定心電検査技師2名
認定病理検査技師1名
認定心電検査技師2名
認定病理検査技師1名
認定救急検査技師1名
細胞検査士4名
緊急臨床検査士3名
筑後糖尿病療養指導士1名
特定化学物質等作業主任者2名
有機溶媒物取扱主任者2名
劇毒物取扱責任者1名
緊急臨床検査士3名
筑後糖尿病療養指導士1名
特定化学物質等作業主任者2名
有機溶媒物取扱主任者2名
劇毒物取扱責任者1名

■心電図検査
心筋梗塞・狭心症などの虚血性心疾患、期外収縮・心房細動・心房粗動などの頻脈性不整脈、房室ブロック・洞不全症候群などの徐脈性不整脈、心室肥大、心房負荷などの心疾患を評価する検査です。心電図によって不整脈の鑑別や心筋梗塞の部位なども評価できます。
心臓は収縮ごとにごく弱い電気を起こします。この電気の変化を両手足・胸部(6ヵ所)に電極を装着し、体表面から波形として記録したものが心電図です。
検査は苦痛を伴うこともなく2-3分で終了します。
心臓は収縮ごとにごく弱い電気を起こします。この電気の変化を両手足・胸部(6ヵ所)に電極を装着し、体表面から波形として記録したものが心電図です。
検査は苦痛を伴うこともなく2-3分で終了します。
■ホルター心電図
普通心電図でとらえられない不整脈(心房細動、期外収縮など)や狭心症発作の出現などを長時間記録することによりとらえることができ、不整脈の鑑別や評価を行います。
胸に電極を貼り付けて小型の記録器を携帯し、日常活動や夜間の睡眠を含めた24時間心電図を記録します。その際、1日の行動や胸部症状の有無をカードに記録していただきます。行動や自覚症状と照らし合わせて心電図の変化を観察することによって、より詳細な解析ができます。
また、心電図とともに毎時の血圧を測定し1日の血圧の変動を観察する24時間血圧計ホルター心電図検査も行っています。
胸に電極を貼り付けて小型の記録器を携帯し、日常活動や夜間の睡眠を含めた24時間心電図を記録します。その際、1日の行動や胸部症状の有無をカードに記録していただきます。行動や自覚症状と照らし合わせて心電図の変化を観察することによって、より詳細な解析ができます。
また、心電図とともに毎時の血圧を測定し1日の血圧の変動を観察する24時間血圧計ホルター心電図検査も行っています。
■トレッドミル(MST)検査
狭心症などの虚血性心疾患の評価や心疾患における運動耐容能、運動によって誘発される不整脈の評価を行います。安静時に記録した心電図が正常でも、虚血性心疾患を否定することはできないため、運動による負荷をあたえる事で安静時には発見しにくい狭心症などの評価をおこないます。
心電図・血圧を記録しながら、動くベルトの上を歩くことで負荷をあたえる検査です(自転車をこぐ事もあります)。
心電図・血圧を記録しながら、動くベルトの上を歩くことで負荷をあたえる検査です(自転車をこぐ事もあります)。
■超音波検査(エコー検査)
超音波は人の聞くことのできる音(20Hzから20,000Hz)よりも周波数が高い音で、この超音波を利用して臓器の大きさや形態・機能の評価、さらに良性疾患・悪性疾患などの評価を行う検査を超音波検査といいます。
体表に当てた探触子(プローブ)から、超音波を生体内に発信させ、性質の異なった組織や臓器の境界面で反射がおこり、それを受信する事で画像を作成します。
痛みや身体への悪影響などはほとんどなく、非侵襲的な検査といわれています。
体表に当てた探触子(プローブ)から、超音波を生体内に発信させ、性質の異なった組織や臓器の境界面で反射がおこり、それを受信する事で画像を作成します。
痛みや身体への悪影響などはほとんどなく、非侵襲的な検査といわれています。
■腹部エコー
肝臓(脂肪肝・肝硬変・肝臓癌など)、胆嚢(胆嚢炎・胆嚢ポリープ・胆石・胆嚢癌など) 腎臓(腎結石・腎不全・腎臓癌など)、膵臓(膵炎・膵臓癌など)などの腹部の病気の評価や重症度判定を行う検査です。
また、治療後の効果判定にも用いられます。
お腹にプローブを当て、臓器の形態や大きさ・腫瘤の有無などを観察します。検査にかかる時間は一般的に20分程度です。
また、治療後の効果判定にも用いられます。
お腹にプローブを当て、臓器の形態や大きさ・腫瘤の有無などを観察します。検査にかかる時間は一般的に20分程度です。
■心臓エコー
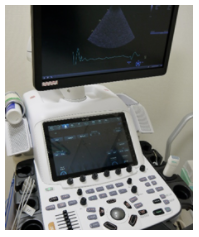
9年ぶりに心臓超音波診断装置を更新しました。
従来機と比べて Vivid-E90( GEヘルスケア・ジャパン社製)は、画像を描出する処理能力が向上、全視野・全深度フルフォーカス、有機ELモニターで自然な黒と白を表現します。
心筋梗塞、心臓弁膜症、心筋症(心臓の筋肉の異常)、先天性心疾患などを評価します。
胸にプローブを当て、心臓の形態や動き・血流の流れを画像化することができます。心機能評価や心・大血管疾患の診断に有用な検査です。また、経過を追って検査することで治療の効果を評価することが出来ます。
一般的に15分程度の検査です。
従来機と比べて Vivid-E90( GEヘルスケア・ジャパン社製)は、画像を描出する処理能力が向上、全視野・全深度フルフォーカス、有機ELモニターで自然な黒と白を表現します。
心筋梗塞、心臓弁膜症、心筋症(心臓の筋肉の異常)、先天性心疾患などを評価します。
胸にプローブを当て、心臓の形態や動き・血流の流れを画像化することができます。心機能評価や心・大血管疾患の診断に有用な検査です。また、経過を追って検査することで治療の効果を評価することが出来ます。
一般的に15分程度の検査です。
■頸部・甲状腺エコー
慢性甲状腺炎(橋本病)、バセドウ病、濾胞腺腫、腺腫様甲状腺腫、乳頭癌などの甲状腺疾患、癌の頸部リンパ節転移の有無などを調べたり、腫瘍や唾石症など唾液腺(耳下腺、顎下腺)疾患についても検査します。
検査は首の部分にプローブを当て、非侵襲的に超音波を使って、甲状腺、唾液腺(耳下腺、顎下腺)の形態や腫瘤の有無、頸部リンパ節の形態などを評価します。
一般的に20分程度の検査です。
検査は首の部分にプローブを当て、非侵襲的に超音波を使って、甲状腺、唾液腺(耳下腺、顎下腺)の形態や腫瘤の有無、頸部リンパ節の形態などを評価します。
一般的に20分程度の検査です。
■頸動脈エコー
頸部にある総頸動脈、内頸動脈、外頸動脈、椎骨動脈にプラークや狭窄、閉塞がないかを調べ、虚血性脳血管障害を検査します。
また、頸動脈はアテローム性動脈硬化の好発部位であり、血管の内中膜複合体(IMT)の厚さを測定することで全身の動脈硬化を評価できます。脳血管障害、虚血性心疾患、閉塞性動脈硬化症などの予防や早期発見に有用です。
検査は横になっていたただき首にプローブをあてます。
一般的に痛みはなく15分程度で終了します。
また、頸動脈はアテローム性動脈硬化の好発部位であり、血管の内中膜複合体(IMT)の厚さを測定することで全身の動脈硬化を評価できます。脳血管障害、虚血性心疾患、閉塞性動脈硬化症などの予防や早期発見に有用です。
検査は横になっていたただき首にプローブをあてます。
一般的に痛みはなく15分程度で終了します。
■乳腺エコー
乳房の上から機器をあて、乳腺内のしこりの有無や、またそのしこりが悪性であるかどうかを調べます。
X線を使用しないので被爆はなく、痛みもありません。
両乳房から腋にかけて観察するため、上半身の衣類を脱いでいただいて検査を行います。
すべて女性の技師が対応します。
X線を使用しないので被爆はなく、痛みもありません。
両乳房から腋にかけて観察するため、上半身の衣類を脱いでいただいて検査を行います。
すべて女性の技師が対応します。
■下肢血管エコー

動脈エコーでは下肢の動脈の狭窄や閉塞の有無を調べます。
静脈エコーでは深部静脈血栓症(エコノミー症候群)や静脈瘤の有無を調べます。
検査は足の付け根から足首まで、ゼリーを塗布した機器で圧迫しながら観察していきます。
いずれも検査時間は30~45分程度です。
また、検査は専用のズボンに履き替えて行います。
静脈エコーでは深部静脈血栓症(エコノミー症候群)や静脈瘤の有無を調べます。
検査は足の付け根から足首まで、ゼリーを塗布した機器で圧迫しながら観察していきます。
いずれも検査時間は30~45分程度です。
また、検査は専用のズボンに履き替えて行います。
■脳波検査

てんかん・頭部外傷・脳炎・髄膜炎・脳血管障害・脳腫瘍など脳に影響をあたえる病気の評価や治療効果をみる検査です。頭皮に電極を装着し、脳の細胞から出る微弱な電気的活動を波形に表して記録する検査です。電気刺激を与える検査ではありませんので痛みもなく、検査中は眼を閉じてゆっくり横になった状態で行います。安静時に出現しなかった脳の異常を見る為に、時々眼を開けたり、深呼吸をしたり、点滅する光を当てるなどの負荷検査を行います。
また、浅い眠りで異常が出ることがあるため、睡眠中の脳波をとることもあります。検査にかかる時間は一般的に50分程度です。
また、浅い眠りで異常が出ることがあるため、睡眠中の脳波をとることもあります。検査にかかる時間は一般的に50分程度です。
■聴性脳幹反応検査(精密ABR検査)
内耳性難聴・内耳炎・聴神経腫瘍・脳幹腫瘍・脳性麻痺などの病気を評価する検査です。
ヘッドホンからでる音を聞いて頂き、聴覚に関与する神経系に誘発される電気の信号を記録する検査です。内耳から脳幹部を経由し、大脳皮質聴覚野にいたる聴神経路とその周辺組織の機能を調べる事ができます。
痛みもなく、リラックスした状態で横になって検査をします。30分程度で終了します。
ヘッドホンからでる音を聞いて頂き、聴覚に関与する神経系に誘発される電気の信号を記録する検査です。内耳から脳幹部を経由し、大脳皮質聴覚野にいたる聴神経路とその周辺組織の機能を調べる事ができます。
痛みもなく、リラックスした状態で横になって検査をします。30分程度で終了します。
■新生児ABR
新生児の難聴スクリーニング検査です。
赤ちゃんが眠っている間に柔らかい刺激音を聞かせて、脳波上反応が現れるかを調べます。軽度や中等度の難聴を早期に発見し適切なケアができれば、正常聴力児と同じように言葉の習得ができる可能性が高くなります。
赤ちゃんに痛みを与えることなく、短時間に安全、簡単に検査できます。
赤ちゃんが眠っている間に柔らかい刺激音を聞かせて、脳波上反応が現れるかを調べます。軽度や中等度の難聴を早期に発見し適切なケアができれば、正常聴力児と同じように言葉の習得ができる可能性が高くなります。
赤ちゃんに痛みを与えることなく、短時間に安全、簡単に検査できます。
■聴力検査
聴覚障害が中耳炎や耳垢塞栓など主に音の通り道(外耳・中耳)の伝音機能の障害(伝音性障害)や、内耳炎や騒音性難聴、突発性難聴、老人性難聴など主に中耳より奥(内耳の迷路やさらにそれより中枢側)の感音機能の障害(感音性障害)、また中耳炎の内耳への進行や中耳炎の後遺症など伝音・感音両方の障害(混合性障害)を調べる検査で、聴力障害の質的な評価とその程度や、難聴をきたす疾患の予後判定や治療判定など量的な評価を目的とします。
検査法はヘッドホンから聞こえてくる音に対してボタンを押していただき、聞きとれる最小の音の強さを調べます。
その他に鼓膜の性状を調べるチンパノメトリー検査や日常生活に必要な言語の聴取能力を評価するための語音聴力検査などがあります。
検査は一般的に痛みもなく20分程度で終了します。
検査法はヘッドホンから聞こえてくる音に対してボタンを押していただき、聞きとれる最小の音の強さを調べます。
その他に鼓膜の性状を調べるチンパノメトリー検査や日常生活に必要な言語の聴取能力を評価するための語音聴力検査などがあります。
検査は一般的に痛みもなく20分程度で終了します。
■尿素呼気試験
胃潰瘍などの胃腸障害の原因となるヘリコバクター・ピロリ菌を検出するための検査です。ピロリ菌が持つウレアーゼという酵素により、胃の中の尿素を分解してアンモニアと二酸化炭素を生成します。
この性質を利用し検査薬を服用して頂き、分解した二酸化炭素を計測することで、ヘリコバクター・ピロリ菌の感染を診断します。
この検査は採血なども行いませんので痛みをともなわず、専用呼気バックに息を吹き込むだけのとても簡単な検査です。検査時間は30分程度で終了します。
この性質を利用し検査薬を服用して頂き、分解した二酸化炭素を計測することで、ヘリコバクター・ピロリ菌の感染を診断します。
この検査は採血なども行いませんので痛みをともなわず、専用呼気バックに息を吹き込むだけのとても簡単な検査です。検査時間は30分程度で終了します。
■肺機能検査
肺線維症(間質性肺炎)や気管支喘息・肺気腫などの呼吸器疾患の重症度を調べたり、大きな手術の前に肺の働きをチェックするために行い、肺の大きさ、換気能力、気道の異常肺拡散能力などの呼吸機能をみる検査です。
主な検査法には肺活量検査や努力性肺活量検査などがあります。
検査はどちらも再現性をよくするため2回ずつ行っていただきます。検査時間は二つ合わせて10分程度で終了します。
主な検査法には肺活量検査や努力性肺活量検査などがあります。
検査はどちらも再現性をよくするため2回ずつ行っていただきます。検査時間は二つ合わせて10分程度で終了します。
■PSG検査
現在、問題となっている睡眠時無呼吸症候群(SAS:Sleep Apnea Syndrome)の検査です。SASとは睡眠中に呼吸が何度も止まってしまう疾患です。
睡眠中の無呼吸は血中の酸素濃度の低下をもたらし、脳梗塞や心筋梗塞、高血圧症、糖尿病といった疾患の合併率が高くなるといわれています。
また、十分な睡眠が得られないことから日中の強い眠気や集中力低下をもたらし、重大な事故を引き起こす原因といわれています。
検査は1泊入院して行います。頭と顔、胸、お腹などにセンサーをつけて一晩休み、眠っている間の脳波、眼球運動、筋電図、呼吸運動、心電図、酸素濃度、いびきの音などから睡眠中の呼吸の状態や睡眠の程度を調べます。
睡眠中の無呼吸は血中の酸素濃度の低下をもたらし、脳梗塞や心筋梗塞、高血圧症、糖尿病といった疾患の合併率が高くなるといわれています。
また、十分な睡眠が得られないことから日中の強い眠気や集中力低下をもたらし、重大な事故を引き起こす原因といわれています。
検査は1泊入院して行います。頭と顔、胸、お腹などにセンサーをつけて一晩休み、眠っている間の脳波、眼球運動、筋電図、呼吸運動、心電図、酸素濃度、いびきの音などから睡眠中の呼吸の状態や睡眠の程度を調べます。
■血圧脈派検査
四肢の動脈に閉塞や狭窄の有無を評価する検査です。評価にはABI(足関節/上腕血圧比)とPWV(脈派伝播速度)があり、ABIでは、下肢動脈の狭窄、閉塞を評価し閉塞性動脈硬化症(ASO)のスクリーニングができます。PWVでは、心臓からの拍動(脈派)の伝わる速さにより動脈硬化を評価できます。
また、上腕血圧の左右差により大動脈炎症候群や鎖骨下動脈閉塞などの異常を検出できます。
検査は四肢に血圧を巻き、両手に心電図の電極をつけ、胸には心音図のマイクを装着して行い、四肢の血圧と脈派、心電図、心音図を同時に測定します。一般的に痛みはなく5分程度で終了します。
また、上腕血圧の左右差により大動脈炎症候群や鎖骨下動脈閉塞などの異常を検出できます。
検査は四肢に血圧を巻き、両手に心電図の電極をつけ、胸には心音図のマイクを装着して行い、四肢の血圧と脈派、心電図、心音図を同時に測定します。一般的に痛みはなく5分程度で終了します。
■皮膚再灌流圧(SRPP)検査
SRPP(Skin reperfusion pressure)とは、皮膚微小循環の血流をモニターしながら得られる皮膚レベル再灌流圧のことです。
レーザー血流計のプローブを測定部位(足背、足底など)に当てて、その上から血圧計のカフを巻き加圧します。加圧することで足底部位が駆血され、その後一定の速度で減圧し血流が再灌流し始めた時のカフ圧を測定します。
重症虚血肢(CLI)の評価、経皮的血管形成(PTA)や下肢バイパス術のモニタリング、難治性潰瘍の治癒予測、四肢切断レベルの判定、糖尿病性足病変などの石灰化症例の重症度評価などに用いられる検査です。
検査の所要時間は20分程度です。
レーザー血流計のプローブを測定部位(足背、足底など)に当てて、その上から血圧計のカフを巻き加圧します。加圧することで足底部位が駆血され、その後一定の速度で減圧し血流が再灌流し始めた時のカフ圧を測定します。
重症虚血肢(CLI)の評価、経皮的血管形成(PTA)や下肢バイパス術のモニタリング、難治性潰瘍の治癒予測、四肢切断レベルの判定、糖尿病性足病変などの石灰化症例の重症度評価などに用いられる検査です。
検査の所要時間は20分程度です。
■末梢神経伝導検査
糖尿病の三大合併症である神経障害や、手関節部の神経が圧迫されて手に痛みやしびれを起こす手根管症候群、その他ギランバレー症候群、慢性脱髄性多発ニューロパチーといった神経の異常を調べる検査です。
四肢の末梢神経を刺激し、興奮が伝達する速度と、興奮の大きさ(振幅)を測定することで神経がどのように障害されているかを評価します。
例えば糖尿病性神経障害では速度が遅くなり、手根管症候群では、病変を挟む前後で速度のばらつきがみられます。患者様の状態により、多少時間がかかることがあります。
四肢の末梢神経を刺激し、興奮が伝達する速度と、興奮の大きさ(振幅)を測定することで神経がどのように障害されているかを評価します。
例えば糖尿病性神経障害では速度が遅くなり、手根管症候群では、病変を挟む前後で速度のばらつきがみられます。患者様の状態により、多少時間がかかることがあります。
■体成分分析検査(In Body)

人の体は大きく分けて体水分・タンパク質・ミネラル・体脂肪で構成されています。
体成分析検査(In Body)では、これらの成分を分析することで、栄養状態に問題ないか、むくみがないか、身体のバランスがどのようになっているかを評価することが出来ます。
体成分析検査(In Body)では、これらの成分を分析することで、栄養状態に問題ないか、むくみがないか、身体のバランスがどのようになっているかを評価することが出来ます。
■一般検査

尿(尿蛋白、尿糖、尿潜血反応など)、便(便潜血反応、寄生虫検査など)、髄液、胸水、腹水などについて化学的、顕微鏡的な検査を行ないます。
アデノウィルス・RSウィルス・A群溶連菌抗原・インフルエンザウィルス抗原の迅速検査なども行ないます。
アデノウィルス・RSウィルス・A群溶連菌抗原・インフルエンザウィルス抗原の迅速検査なども行ないます。
■血液検査

赤血球数・白血球数・血小板数やヘモグロビンなどを測定しています。
顕微鏡を用いて血液像を分類することによって、貧血や血液疾患の発見やチェックを可能にしています。骨髄の検査は、悪性の血液疾患や貧血等の診断に有用な検査です。
又、種々の凝固検査を組み合わせて測定する事により、出血傾向や凝固に関する情報が得られ治療に役立てています。
顕微鏡を用いて血液像を分類することによって、貧血や血液疾患の発見やチェックを可能にしています。骨髄の検査は、悪性の血液疾患や貧血等の診断に有用な検査です。
又、種々の凝固検査を組み合わせて測定する事により、出血傾向や凝固に関する情報が得られ治療に役立てています。
■生化学検査

血液中や尿中に含まれる成分を化学的に分析します。
肝機能(GOT、GPT、γ-GPTなど)腎機能(尿素窒素、クレアチニン、尿酸など)脂質代謝(総コレステロール、HDLコレステロール、LDLコレステロール、中性脂肪など)糖尿病関連(血糖、Hba1cなど)、血液ガス、血中薬物濃度検査などがあります。
肝機能(GOT、GPT、γ-GPTなど)腎機能(尿素窒素、クレアチニン、尿酸など)脂質代謝(総コレステロール、HDLコレステロール、LDLコレステロール、中性脂肪など)糖尿病関連(血糖、Hba1cなど)、血液ガス、血中薬物濃度検査などがあります。
■血清検査

肝炎(HBs抗原、HCV抗体)、梅毒などの感染症及び甲状腺ホルモン、CEA・CA19-9・PSAなどを測定しています。
■血液型検査

ABO血液型、Rh血液型について検査しています。
■不規則抗体スクリーニング試験・不規則抗体同定試験
ABO血液型以外の血液型に対する抗体がないか、輸血前に調べます。
■交差適合試験
輸血用血液が重篤の副作用を起こさないよう受血者に適合するか、輸血直前に検査します。
■製剤管理
コンピューターシステムを用いて副作用防止のため輸血歴や輸血用血液製剤の保存管理を行っています。
■自己血の保管・払い出し
貯血式自己血輸血:全身状態の良い患者様において、輸血が予想される手術の際、前もってご自身の血液を採取保存しておき術中や術後に輸血することです。
輸血検査室にて保存し、必要時には交差適合試験の後に払い出しています。
輸血検査室にて保存し、必要時には交差適合試験の後に払い出しています。
■組織検査



手術や生検などで採取された組織を顕微鏡で観察できるよう標本にし、これを用い病理医が鏡検・診断を行います。以下が標本作製の概要です。
①採取された臓器はホルマリンで固定し腐敗を防ぎます
②大型臓器は写真撮影を行い、必要な部位を切り出します
③1晩かけてパラフィン(蝋)を浸透させパラフィンで固めます
④これをミクロトームを用いて3-4μm(赤血球の半分の大きさ)に薄く切り、スライドガラスに貼り付けます
⑤その後、HE染色の他、免疫染色などの特殊染色を行い、これらの標本を元に病理医が「良性」「悪性」やその詳細(組織型)について診断を行います。検体採取から結果報告までは3日~1週間程度要します。
①採取された臓器はホルマリンで固定し腐敗を防ぎます
②大型臓器は写真撮影を行い、必要な部位を切り出します
③1晩かけてパラフィン(蝋)を浸透させパラフィンで固めます
④これをミクロトームを用いて3-4μm(赤血球の半分の大きさ)に薄く切り、スライドガラスに貼り付けます
⑤その後、HE染色の他、免疫染色などの特殊染色を行い、これらの標本を元に病理医が「良性」「悪性」やその詳細(組織型)について診断を行います。検体採取から結果報告までは3日~1週間程度要します。
■細胞診
婦人科材料、尿、胸水、腹水、喀痰など様々な検体から、細胞をスライドガラス上に固定し染色して細胞が悪性であるか否かを顕微鏡で観察します。時に、感染症の有無や炎症など診断にも役に立ちます。
■術中迅速検査

手術中に提出された臓器を-75℃で凍結し、クリオスタットという特殊なミクロトームを用いて標本作製・病理医が診断を行います。手術中に結果を報告することで、切除断端の評価や術式の決定の一助となっています。
■病理解剖
病理解剖では、ご遺体の胸腹部(頭部)の臓器を直接眼で見ることで、また、後日作成された顕微鏡標本を観察することにより、①生前の診断が妥当であったか、②治療効果はどの程度であったか、そして③亡くなられた経過と直接の原因について調べます。
診療科・部門
内科系
外科系
センター
チーム医療等
部門





